เมื่อพูดถึงอาการเจ็บหู มีหนองไหล หรือการได้ยินลดลง หลายคนอาจนึกถึงโรคที่พบบ่อยที่สุดอย่าง หูน้ำหนวก (Otitis Media) ซึ่งเกิดจากการติดเชื้อในหูชั้นกลาง แต่ในบางกรณี อาการเหล่านี้อาจไม่ได้เกิดจากการติดเชื้อทั่วไป แต่เป็นสัญญาณเตือนของ มะเร็งในหู (Ear Cancer) ซึ่งถึงแม้จะพบได้ไม่บ่อย แต่ก็มีความรุนแรงสูงและอันตรายถึงชีวิต
โรคหูน้ำหนวก (Otitis Media) คืออะไร
- เกิดจากการติดเชื้อแบคทีเรียหรือไวรัสในหูชั้นกลาง
- มักสัมพันธ์กับการติดเชื้อทางเดินหายใจส่วนต้น เช่น หวัด ไซนัสอักเสบ
- กลไก: ท่อยูสเตเชียนอุดตัน → ความดันผิดปกติ → มีหนองสะสม → ปวดหูและแก้วหูโป่ง
- อาการที่พบบ่อย: ปวดหูเฉียบพลัน มีไข้ น้ำหนองไหล (ถ้าแก้วหูทะลุ) และได้ยินลดลง
มะเร็งในหู (Ear Cancer) คืออะไร
- โรคมะเร็งที่เกิดจากเซลล์เยื่อบุผิวหรือเนื้อเยื่อในช่องหู, หูชั้นกลาง หรือหูชั้นใน
- ชนิดที่พบบ่อยที่สุด: Squamous Cell Carcinoma (SCC)
- ปัจจัยเสี่ยง: การติดเชื้อหูเรื้อรัง, สูบบุหรี่, การสัมผัสสารก่อมะเร็ง, รังสี
- อาการ: มักค่อย ๆ เกิดขึ้น ไม่เฉียบพลัน เช่น
- น้ำหนองไหลเรื้อรังปนเลือด
- ปวดหูต่อเนื่อง
- การได้ยินลดลงทีละน้อย
- มีก้อนหรือแผลเรื้อรังในช่องหู
- อาจมีอาการชาใบหน้า หากลุกลามไปเส้นประสาท
การวินิจฉัยแยกโรค
- หูน้ำหนวก → ใช้ otoscope ตรวจพบแก้วหูบวม แดง มีหนอง
- มะเร็งในหู → ตรวจพบก้อน แผล หรือเนื้องอกที่ไม่หาย ต้องทำ biopsy (ตัดชิ้นเนื้อ) ยืนยัน
- หากผู้ป่วยมีอาการหูน้ำหนวกเรื้อรัง รักษาไม่หายภายใน 3 เดือน ควรสงสัยโรคร้ายแรง เช่น มะเร็ง
ความต่างที่สำคัญ: หูน้ำหนวก vs มะเร็งในหู
| ประเด็น | หูน้ำหนวก (Otitis Media) | มะเร็งในหู (Ear Cancer) |
|---|---|---|
| ความชุก | พบได้บ่อย โดยเฉพาะในเด็ก | พบได้น้อยมาก (rare) |
| สาเหตุหลัก | การติดเชื้อแบคทีเรีย/ไวรัส | การเปลี่ยนแปลงเซลล์จนกลายเป็นมะเร็ง |
| การเกิดโรค | การอุดตันของท่อยูสเตเชียน → หนองสะสม | การกลายพันธุ์ของเซลล์ → เนื้องอกลุกลาม |
| อาการเริ่มต้น | ปวดหูเฉียบพลัน ไข้สูง | น้ำหนองปนเลือด เจ็บเรื้อรัง |
| ระยะเวลาอาการ | เฉียบพลัน 1–2 สัปดาห์ | เรื้อรัง เป็นเดือน–ปี |
| การตรวจร่างกาย | แก้วหูแดงโป่ง/ทะลุ | มีก้อน เนื้องอก หรือแผลเรื้อรัง |
| การรักษา | ยาปฏิชีวนะ ยาแก้ปวด บางรายใส่ท่อระบาย | ผ่าตัด รังสี เคมีบำบัด |
| ผลลัพธ์ | ส่วนใหญ่หายสนิท | พยากรณ์โรคขึ้นกับระยะ พบช้าจะอันตรายสูง |
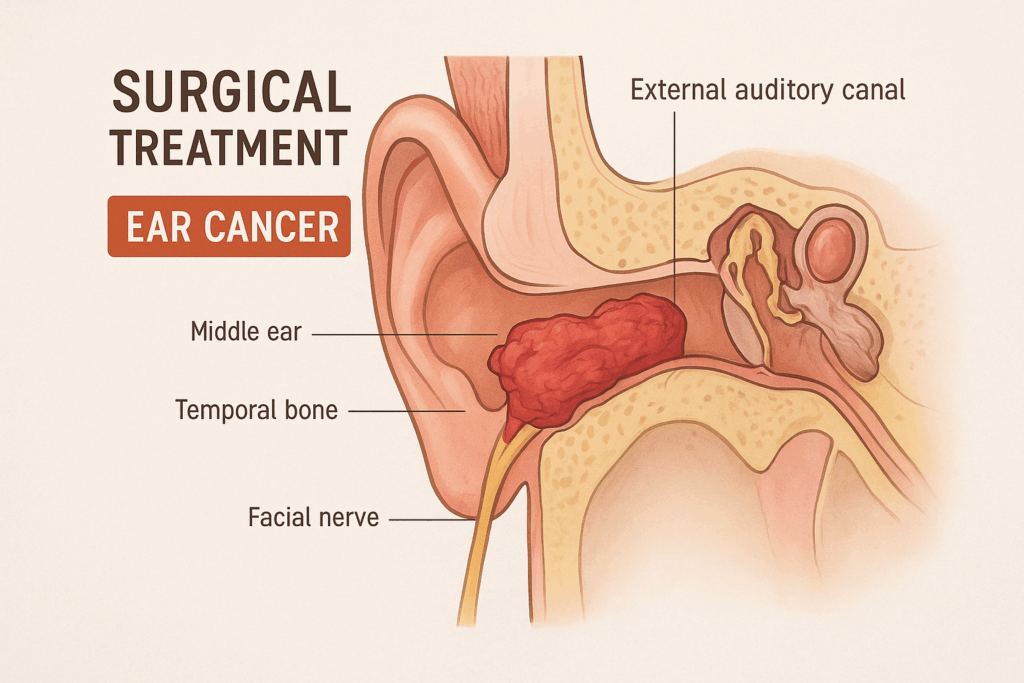
แนวทางการรักษา มะเร็งในหู (Ear cancer / temporal bone & external auditory canal cancer)
- ซักประวัติและตรวจร่างกายอย่างละเอียด
- เวลาเป็นมา (เฉียบพลัน–เรื้อรัง), อาการน้ำหนองปนเลือด, ปวดหูเรื้อรัง, มีก้อน/แผลในช่องหู, การลุกลามของอาการหน้าเบี้ยว ฯลฯ
- ตรวจ otoscopy / microscopy: มองหาก้อน แผลเรื้อรัง แก้วหูทะลุ
- การตรวจทางหูและการได้ยิน
- Pure-tone audiometry, speech audiometry
- Tympanometry (ถ้าจำเป็น) เพื่อประเมินหูชั้นกลาง
- ภาพถ่ายประกอบการวินิจฉัย
- CT temporal bone (high-resolution) — ประเมินการทำลายกระดูก (EAC, mastoid, cochlea, petrous bone)
- MRI with contrast — ประเมินการบุกรุกของเนื้อนุ่ม, perineural spread (PNS), การลุกลามสู่กะโหลกหรือเยื่อหุ้มสมอง
- PET-CT — เมื่อต้องประเมินการแพร่กระจายระบบหรือระยะไกล
- พยาธิวิทยา
- Biopsy / excisional biopsy ของก้อนหรือแผลในช่องหูเพื่อยืนยันชนิดเซลล์ (SCC เป็นชนิดที่พบบ่อยสุด) — การตัดชิ้นเนื้อต้องทำโดยผู้เชี่ยวชาญเพื่อหลีกเลี่ยงการแพร่กระจาย
- ประเมินการทำงานของเส้นประสาทหน้า (facial nerve) และการทำงานระบบทั่วไป
- หากมีอาการชา/อ่อนแรงใบหน้า ให้ตรวจระดับและบันทึกหน้าที่ก่อนวางแผนผ่าตัด
การแบ่งระยะและปัจจัยที่มีผลต่อการวางแผนรักษา
การตัดสินใจรักษาขึ้นกับ:
- ตำแหน่งต้นกำเนิด (External auditory canal / middle ear / temporal bone)
- ขอบเขตการลุกลามที่เห็นบนภาพ (กระดูก, ต่อมน้ำเหลือง, ต่อมน้ำลาย, การบุกรุกต่อสมอง/กะโหลก)
- ชนิดพยาธิวิทยา (SCC, adenoid cystic, basal cell, ceruminous adenocarcinoma ฯลฯ)
- การมี perineural invasion (PNS) หรือไม่
- สถานะ nodal (N) และ metastasis (M)
- สภาพร่างกายของผู้ป่วย
(หมายเหตุ: มีหลายระบบ staging ที่ใช้ เช่น modified Pittsburgh staging สำหรับ EAC SCC — แต่ในทางปฏิบัติทีมมักใช้การประเมินแบบ local/locoregional/advanced เพื่อวางแผน)
หลักการรักษาตามสถานการณ์ (สรุปแบบใช้งานได้จริง)
A. มะเร็งจำเพาะที่ช่องทางหูชั้นนอก / EAC (ส่วนใหญ่เป็น SCC)
- โรคจำกัดเฉพาะ EAC (early/limited disease)
- ทางเลือกหลัก: Lateral temporal bone resection (LTBR) — ตัดเยื่อหุ้มช่องหูและชิ้นกระดูก EAC แบบเป็นชิ้น (en bloc) ร่วมกับ superficial parotidectomy หากใกล้ต่อมน้ำลาย และพิจารณา selective neck dissection หากมีข้อบ่งชี้ (คลำพบต่อมน้ำเหลืองหรือพยาธิวิทยาบอกว่า risk สูง)
- หากขอบชิ้นเนื้อเป็นลบและไม่มีปัจจัยเสี่ยงเพิ่มเติม อาจไม่ต้องให้รังสีเสริม
- โรคลุกลามสู่ middle ear / mastoid หรือลึกกว่า (locally advanced)
- Subtotal temporal bone resection (STBR) หรือ total temporal bone resection (TTBR) ขึ้นกับขอบเขตการบุกรุก
- ถูกตามด้วย adjuvant radiotherapy ถ้ามีขอบบวก, perineural invasion, หรือต่อมน้ำเหลืองบวก
B. มะเร็งหูชั้นกลาง / ไมเดิ้ลเอียร์
- มักต้องการการผ่าตัดแบบกว้าง (temporal bone resection) + parotidectomy ± neck dissection ตามการแพร่กระจาย
- เสริมด้วยรังสีรักษาหลังผ่าตัด (adjuvant RT) ในเกือบทุกกรณีที่มีการลุกลามหรือปัจจัยเสี่ยง
C. กรณีที่เป็น ไม่สามารถผ่าตัดได้ (unresectable) หรือผู้ป่วยแพทย์ผ่าตัดไม่ได้
- Definitive chemoradiation — รังสีรักษาขนาดสูง (definitive dose) ร่วมกับเคมีบำบัดควบคู่ (concurrent cisplatin) พิจารณาเป็นทางเลือกเพื่อลดขนาด/ควบคุมโรค
- พยาบาลบรรเทาอาการ (palliative RT) เมื่อต้องการควบคุมอาการปวดหรือน้ำหนอง
D. มะเร็งที่มีการแพร่กระจายต่อมน้ำเหลืองหรือระยะไกล
- การผ่าตัดต่อมน้ำเหลือง (neck dissection) หากคลำพบหรือพิสูจน์ได้ว่ามีการแพร่กระจาย
- Systemic therapy (palliative or disease-control) — มักเป็น regimen แบบ platinum-based chemotherapy; พิจารณา imunotherapy/targeted therapy ตามชนิดและการทดสอบโมเลกุล (e.g., PD-L1 ในกรณี SCC ของศีรษะ-คอ — แต่ข้อมูลจำเพาะสำหรับ ear cancer ค่อนข้างจำกัด)
รังสีรักษา (Radiation therapy) — หลักปฏิบัติทั่วไป
- Adjuvant RT หลังผ่าตัด: ปริมาณโดยทั่วไปประมาณ 60–66 Gy (ใน 2 Gy/fr) ให้กับ tumor bed และช่องทางต่อมน้ำเหลืองตามดุลยพินิจ
- Definitive RT (ไม่ผ่าตัด): 66–70 Gy กับ concurrent chemotherapy (เช่น cisplatin) ในการรักษาเชิงรุก
- เทคนิค: IMRT/VMAT เพื่อให้ dose conformal ลดพิษต่อโครงสร้างใกล้เคียง (สมอง หูชั้นใน ต่อมน้ำลาย ฯลฯ)
- กรณี Perineural invasion (PNS): ให้ครอบคลุมเส้นประสาทที่ลุกลามจนถึงช่องโคนสมอง (skull base foramina)
ข้อสำคัญ: ขนาดและแผนการรังสีต้องออกแบบโดยทีมรังสีรักษาที่มีความชำนาญ และปรับตามการผ่าตัด ขอบชิ้นเนื้อ และการบุกรุกของเนื้อเยื่อ
เคมีบำบัด (Systemic therapy)
- ในบทบาท concurrent chemoradiation: ยามาตรฐานมักใช้ cisplatin (ตัวอย่างเช่น 100 mg/m² ทุก 3 สัปดาห์ หรือ weekly 40 mg/m²) — dosing ต้องปรับตามสภาพผู้ป่วย
- สำหรับ metastatic / recurrent disease: platinum-based doublets (cisplatin/carboplatin + 5-FU หรือ taxane) เป็นตัวเลือกหนึ่ง; immunotherapy (checkpoint inhibitors) อาจพิจารณาในบางกรณีตามหลักฐานจาก head & neck SCC ทั่วไป แต่ข้อมูลจำเพาะต่อมะเร็งหูค่อนข้างจำกัด
- สำหรับ histology พิเศษ (เช่น adenoid cystic) — การตอบสนองต่อเคมีจำกัด; รังสีและการควบคุม perineural invasion เป็นหัวใจหลัก
การจัดการเส้นประสาทหน้า (Facial nerve)
- หากเนื้องอกบุกรุก facial nerve อาจจำเป็นต้อง ตัดออก (sacrifice) และทำ nerve grafting / dynamic reconstruction / facial reanimation ในขั้นตอนเดียวหรือตามหลังผ่าตัด
- การตัดสินใจขึ้นกับตำแหน่งการบุกรุกและโอกาสรักษาโรคต่อเนื่อง
การฟื้นฟูและการดูแลหลังการรักษา
- การฟื้นฟูการได้ยิน: ถ้าการผ่าตัดหรือรังสีทำให้สูญเสียการได้ยิน ให้พิจารณา bone-anchored hearing aids (BAHA), middle ear implant, หรือการรักษาทางการได้ยินอื่น ๆ
- การฟื้นฟูใบหน้า: หาก facial nerve ได้รับผลกระทบ — พิจารณาการผ่าตัดแก้ไข หรือ therapy ทางกายภาพ
- การซ่อมแซมแผลและ reconstruction: free flap (ALT, radial forearm) หรือ local flap ตามขนาด defect
- ดูแลแผลและป้องกันการติดเชื้อ หลังผ่าตัดใหญ่
ภาวะแทรกซ้อนที่ต้องระวัง
- การสูญเสียการได้ยินถาวร
- Facial palsy (ชั่วคราวหรือถาวร)
- CSF leak, meningitis (หากบุกรุกกะโหลก)
- Wound infection หรือ osteoradionecrosis หลังกระจายรังสี
- ปัญหาการรับประทาน/พูด/กลืน (เมื่อมีการผ่าตัดขนาดใหญ่)
การติดตามผล (Follow-up)
- ระยะเวลาเข้มข้นปีแรก: ทุก 1–3 เดือนในปีแรก แล้วค่อย ๆ ห่างขึ้นเป็น 3–6 เดือนในปี 2–3 และ 6–12 เดือนหลังจากนั้น
- การตรวจ otoscopy และการประเมินการได้ยินเป็นประจำ
- Imaging: CT/MRI หรือ PET-CT ตามดุลยพินิจ (มักทำเมื่อสงสัยการลุกลาม หรือใน follow-up ระยะ 6–12 เดือนตามข้อบ่งชี้)
- การติดตามยาวนานเพราะบางชนิด (เช่น adenoid cystic) มีโอกาสเกิดการลุกลามระยะไกลเป็นเวลาหลายปี
ตัวอย่าง “Algorithm” สั้น ๆ (แนวคิด)
- พบก้อน/แผลในช่องหู → Biopsy → ถ้าเป็นมะเร็ง → ต่อ imaging (CT, MRI, PET-CT ตามจำเป็น)
- MDT meeting → ประเมิน resectability
- Resectable (early/locally resectable) → ผ่าตัดกว้าง (LTBR/STBR/TTBR) ± parotidectomy ± neck dissection → adjuvant RT ถ้าจำเป็น
- Unresectable / high surgical risk → definitive chemoradiation (concurrent cisplatin + RT) หรือ palliative RT/chemo
- ถ้ามี nodal disease → neck dissection + adjuvant RT
- ติดตามระยะยาวและฟื้นฟูการได้ยิน/ใบหน้า/คุณภาพชีวิต
ข้อควรพิจารณาพิเศษตามพยาธิวิทยา
- Squamous cell carcinoma (SCC): ปฏิบัติเช่น head & neck SCC — ผ่าตัดกว้าง ± adjuvant RT/CRT ขึ้นกับปัจจัยเสี่ยง
- Adenoid cystic carcinoma: ชอบ perineural spread — ต้องให้ความสำคัญกับ MRI เพื่อดู PNS และมักให้รังสีเสริมแม้การตัดก้อนดูเหมือนสะอาด
- Ceruminous gland tumors / adenocarcinoma: ประเมินตามชนิดและความรุนแรง — การตัดก้อนกว้างมักเป็นแกนหลัก
ข้อสรุปสำหรับแนวทางการรักษามะเร็งหูสั้น ๆ
- มะเร็งในหูเป็นมะเร็งที่พบน้อยแต่การรักษาซับซ้อน จำเป็นต้องประเมินด้วย imaging และพยาธิวิทยา ก่อนตัดสินใจรักษา
- หลักการ: หากเป็นไปได้ควร ผ่าตัดกว้างเป็นหลัก ตามด้วย adjuvant radiotherapy ในกรณีความเสี่ยงสูง/ขอบบวก/Perineural invasion หรือ nodal disease
- สำหรับผู้ที่ไม่สามารถผ่าตัด: chemoradiation เชิงรุกเป็นทางเลือก
- การรักษาต้องปรับให้เหมาะกับตำแหน่ง ชนิดเซลล์ ระยะโรค และสภาพผู้ป่วย — และทำในศูนย์ที่มีทีมสหสาขา
สรุป
หูน้ำหนวก และ มะเร็งในหู แม้จะมีอาการบางอย่างคล้ายกัน เช่น น้ำหนองไหลและการได้ยินลดลง แต่โรคทั้งสองต่างกันโดยสิ้นเชิง หูน้ำหนวกเป็นโรคติดเชื้อที่รักษาหายได้ด้วยยาปฏิชีวนะ ในขณะที่มะเร็งในหูเป็นโรคที่หายากแต่รุนแรง ต้องรักษาด้วยการผ่าตัดและการรักษามะเร็งแบบผสมผสาน
ดังนั้น หากผู้ป่วยมีอาการ น้ำหนองไหลเรื้อรัง ปนเลือด ปวดหูเรื้อรัง หรือมีก้อนในหู ควรรีบพบแพทย์เพื่อทำการวินิจฉัย เพราะอาจไม่ใช่แค่หูน้ำหนวก แต่เป็นสัญญาณเตือนของ มะเร็งในหู ซึ่งการวินิจฉัยเร็วช่วยเพิ่มโอกาสรอดชีวิตได้
หากมีความสงสัยเกี่ยวกับอาการที่เป็นอยู่ สามารถปรึกษาเภสัชกรได้โดยตรงพร้อมสั่งยารักษา โดยแอดไลน์ @733khpqc หรือ Scan QR CODE โดยกดลิงค์ที่ข้อความนี้ได้เลยค่ะ
