เมื่อกล่าวถึงยาปฏิชีวนะที่ทรงอิทธิพลที่สุดในประวัติศาสตร์ทางการแพทย์ หนึ่งในชื่อที่ทุกคนต้องนึกถึงก็คือ Penicillin เพราะถือเป็นยาที่เปลี่ยนโฉมการรักษาโรคติดเชื้อไปอย่างสิ้นเชิง นับตั้งแต่การค้นพบครั้งแรกโดยเซอร์อเล็กซานเดอร์ เฟลมมิง (Alexander Fleming) ในปี ค.ศ. 1928 ยานี้ได้กลายมาเป็นรากฐานสำคัญของการพัฒนายาปฏิชีวนะรุ่นต่อมา และช่วยชีวิตผู้คนนับล้านทั่วโลก โดยเฉพาะในช่วงสงครามโลกครั้งที่สองที่การติดเชื้อจากบาดแผลถือเป็นภัยร้ายแรง ยาปฏิชีวนะชนิดนี้จึงได้ชื่อว่าเป็น “ยามหัศจรรย์” ที่ช่วยมนุษยชาติจากโรคติดเชื้อที่ก่อนหน้านี้แทบไร้ทางรักษา
ในปัจจุบัน Penicillin ยังคงถูกใช้อย่างแพร่หลาย แม้จะมีการดื้อยามากขึ้นก็ตาม แต่ยากลุ่มนี้ก็ยังคงมีบทบาทสำคัญต่อระบบสาธารณสุขและการแพทย์ทั่วโลก
ความเป็นมาของ Penicillin และความสำคัญทางประวัติศาสตร์
ก่อนหน้าการค้นพบยาปฏิชีวนะ มนุษย์แทบไม่สามารถควบคุมการติดเชื้อร้ายแรงได้ แผลเล็กน้อยก็อาจนำไปสู่ภาวะติดเชื้อในกระแสเลือดจนเสียชีวิต โรคที่เกิดจากเชื้อแบคทีเรีย เช่น ปอดบวม ไข้รูมาติก ไข้ไทฟอยด์ และหนองใน ล้วนสร้างความสูญเสียมหาศาล การค้นพบ Penicillin จึงถือเป็นก้าวกระโดดของวิทยาศาสตร์การแพทย์ เพราะทำให้เราสามารถรักษาโรคที่เคยคร่าชีวิตคนจำนวนมากได้อย่างมีประสิทธิภาพ
เฟลมมิงสังเกตว่าเชื้อราชนิดหนึ่ง Penicillium notatum สามารถยับยั้งการเจริญของแบคทีเรียได้ จากการค้นพบนี้จึงพัฒนาต่อยอดสู่การผลิตยาที่สามารถนำมาใช้จริงในคลินิก และทำให้ยาปฏิชีวนะกลายเป็นเครื่องมือสำคัญของการแพทย์สมัยใหม่
กลไกการออกฤทธิ์ของ เพนิซิลลิน
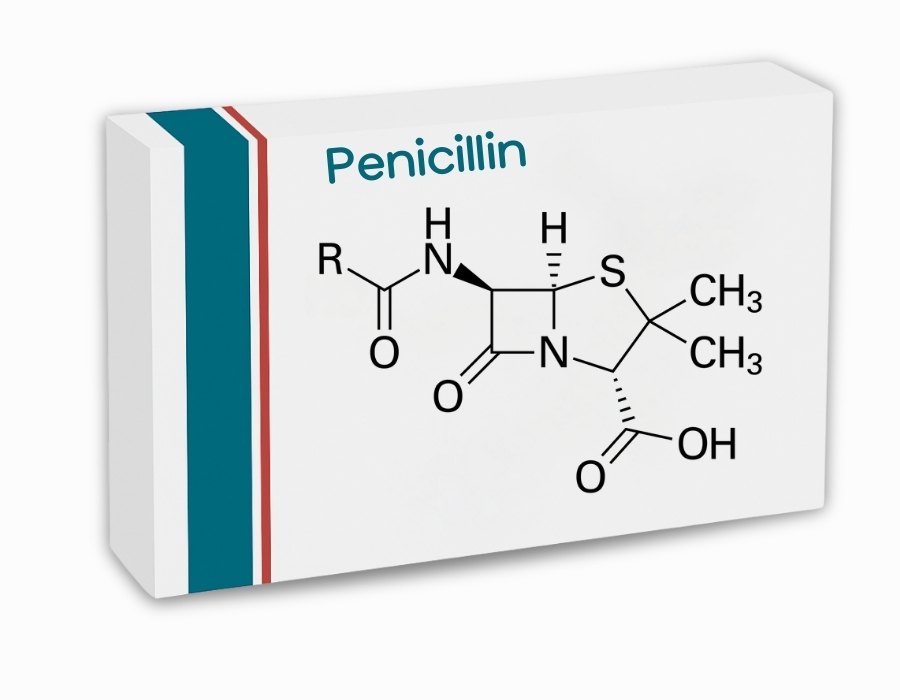
เพนิซิลลิน เป็นยาปฏิชีวนะในกลุ่มเบต้าแลคแทม (β-lactam antibiotics) ซึ่งมีโครงสร้างที่สำคัญคือวงแหวนเบต้าแลคแทม (β-lactam ring) โครงสร้างนี้เป็นหัวใจสำคัญที่ทำให้ยามีฤทธิ์ต้านเชื้อแบคทีเรีย เนื่องจากสามารถเลียนแบบโครงสร้างของสารที่เกี่ยวข้องกับการสร้างผนังเซลล์ของแบคทีเรียได้ เมื่อยาเข้าสู่ร่างกาย มันจะไปยับยั้งการทำงานของเอนไซม์ที่จำเป็นต่อการสังเคราะห์ผนังเซลล์ ทำให้แบคทีเรียไม่สามารถดำรงอยู่ได้
เพื่อทำความเข้าใจกลไกของ เพนิซิลลิน เราจำเป็นต้องมองตั้งแต่ระดับโครงสร้างของแบคทีเรีย และบทบาทของผนังเซลล์ในการคงอยู่ของชีวิตเซลล์
1. บทบาทของผนังเซลล์แบคทีเรีย
ผนังเซลล์เป็นชั้นที่ห่อหุ้มอยู่รอบเซลล์ของแบคทีเรีย ทำหน้าที่คล้ายเกราะป้องกันที่ช่วยให้เซลล์คงรูปได้และปกป้องจากแรงดันออสโมซิส (osmotic pressure) ภายในเซลล์ที่สูงกว่าสภาพแวดล้อมภายนอกหลายเท่า
โครงสร้างหลักของผนังเซลล์คือ เพปทิโดไกลแคน (peptidoglycan) ซึ่งประกอบด้วยสายพอลิแซ็กคาไรด์ที่เชื่อมโยงกันด้วยสายเพปไทด์ หากผนังเซลล์เสียหายหรือไม่สามารถสร้างได้อย่างสมบูรณ์ เซลล์แบคทีเรียจะไม่สามารถทนแรงดันภายในได้และเกิดการแตกตัว (cell lysis)
ดังนั้นการรบกวนการสร้างผนังเซลล์จึงเป็นหนึ่งในกลยุทธ์สำคัญในการทำลายแบคทีเรีย และนี่คือเป้าหมายหลักของ เพนิซิลลิน
2. เป้าหมายหลักของ Penicillin: Penicillin-Binding Proteins (PBPs)
Penicillin จัดเป็นยาที่มีฤทธิ์ยับยั้งการสร้างผนังเซลล์โดยตรง ยาจะออกฤทธิ์โดยไปจับกับเอนไซม์ที่เรียกว่า Penicillin-Binding Proteins (PBPs) ซึ่งเป็นโปรตีนที่ทำหน้าที่เป็นเอนไซม์ทรานส์เปปทิเดส (transpeptidase) มีหน้าที่สร้างพันธะครอสลิงก์ระหว่างสายเพปทิโดไกลแคนในผนังเซลล์
กลไกของ เพนิซิลลิน อาศัยหลักการ เลียนแบบโครงสร้าง (mimicry) โดยวงแหวนเบต้าแลคแทมของยามีรูปร่างใกล้เคียงกับโครงสร้าง D-alanyl-D-alanine ซึ่งเป็นหมู่เพปไทด์ที่เป็นสารตั้งต้นของ PBPs ทำให้เอนไซม์เข้าใจผิดและจับกับ เพนิซิลลินแทนที่จะจับกับสารตั้งต้นจริง
เมื่อ เพนิซิลลิน จับกับ PBP จะทำให้เอนไซม์นั้นถูกยับยั้งอย่างถาวร ไม่สามารถทำหน้าที่เชื่อมต่อสายเพปทิโดไกลแคนได้ ส่งผลให้ผนังเซลล์ที่กำลังสร้างใหม่เกิดความบกพร่อง
3. ผลที่เกิดขึ้นต่อผนังเซลล์แบคทีเรีย
เมื่อการเชื่อมพันธะครอสลิงก์ของเพปทิโดไกลแคนถูกยับยั้ง จะเกิดผลดังนี้
- ผนังเซลล์อ่อนแอ → ไม่สามารถทนแรงดันออสโมซิสได้
- เซลล์แตกตัว (lysis) → โดยเฉพาะในช่วงที่แบคทีเรียกำลังแบ่งตัวอย่างรวดเร็ว
- การตายของเซลล์แบบ bactericidal → Penicillin ไม่ได้แค่ยับยั้งการเจริญ แต่ฆ่าเชื้อโดยตรง
ดังนั้น เพนิซิลลิน จึงถูกจัดเป็นยาปฏิชีวนะชนิด bactericidal agent ไม่ใช่เพียงแค่ bacteriostatic
4. ความจำเพาะต่อแบคทีเรีย แต่ไม่ทำลายเซลล์มนุษย์
เซลล์ของมนุษย์ไม่มีผนังเซลล์ และไม่มีเอนไซม์ PBPs ดังนั้น เพนิซิลลิน จึงไม่มีเป้าหมายที่จะทำลายในร่างกายมนุษย์ นี่คือเหตุผลที่ยาปฏิชีวนะกลุ่มนี้สามารถออกฤทธิ์เฉพาะต่อเชื้อแบคทีเรียโดยไม่กระทบต่อเซลล์ของร่างกาย
นี่ถือเป็นข้อได้เปรียบอย่างยิ่ง เพราะทำให้ยาเลือกทำลายเฉพาะจุลชีพที่เป็นอันตราย โดยไม่รบกวนเซลล์เจ้าบ้านมากนัก
5. ปัจจัยที่มีผลต่อประสิทธิภาพของ เพนิซิลลิน
แม้กลไกหลักจะชัดเจน แต่ประสิทธิภาพของ เพนิซิลลิน ยังขึ้นอยู่กับหลายปัจจัย เช่น
- ความสามารถในการซึมผ่านผนังเซลล์แบคทีเรีย
แบคทีเรียแกรมบวก (Gram-positive) มีผนังเซลล์ที่บางและมีเพียงชั้นเพปทิโดไกลแคน ทำให้ เพนิซิลลิน เข้าถึงได้ง่าย
แต่แบคทีเรียแกรมลบ (Gram-negative) มีเยื่อหุ้มชั้นนอก (outer membrane) ทำให้ยาซึมผ่านได้ยากกว่า - การผลิตเอนไซม์เบต้าแลคเตเมส (β-lactamase)
แบคทีเรียบางชนิดสามารถสร้างเอนไซม์นี้เพื่อทำลายวงแหวนเบต้าแลคแทมของ เพนิซิลลิน ทำให้ยาหมดฤทธิ์ - อัตราการแบ่งตัวของแบคทีเรีย
เพนิซิลลิน มีประสิทธิภาพสูงสุดต่อแบคทีเรียที่กำลังสร้างผนังเซลล์ในช่วงเจริญเติบโต หากแบคทีเรียหยุดแบ่งตัว ยาจะออกฤทธิ์ได้น้อยลง
6. ความสัมพันธ์กับระบบภูมิคุ้มกัน
เพนิซิลลิน ไม่ได้ทำลายเชื้อทั้งหมดด้วยตัวเอง แต่ช่วยเปิดช่องให้ระบบภูมิคุ้มกันเข้ามาจัดการต่อ เนื่องจากผนังเซลล์ที่เสียหายจะทำให้แบคทีเรียอ่อนแอและถูกฟาโกไซต์ (phagocytes) ของร่างกายกลืนกินได้ง่ายขึ้น
ดังนั้นฤทธิ์ของเพนิซิลลิน และภูมิคุ้มกันตามธรรมชาติของร่างกายจึงทำงานเสริมกันเพื่อกำจัดเชื้อโรค
7. กลไกการดื้อยา: อุปสรรคต่อประสิทธิภาพ
แม้กลไกของเพนิซิลลิน จะทรงพลัง แต่แบคทีเรียก็สามารถพัฒนา “กลยุทธ์ป้องกัน” ได้ เช่น
- การสร้างเบต้าแลคเตเมส (β-lactamase) เพื่อทำลายวงแหวนเบต้าแลคแทม
- การเปลี่ยนแปลงโครงสร้าง PBPs ทำให้ เพนิซิลลินไม่สามารถจับได้ (เช่นใน MRSA – Methicillin-resistant Staphylococcus aureus)
- การลดการซึมผ่านของเยื่อหุ้มเซลล์ โดยการเปลี่ยนช่องโปรตีน (porins)
- การเพิ่มปั๊มขับยา (efflux pumps) เพื่อขับ เพนิซิลลิน ออกจากเซลล์
กลไกเหล่านี้ทำให้เชื้อบางชนิดดื้อต่อยาอย่างมาก และกลายเป็นปัญหาสาธารณสุขระดับโลก
8. การพัฒนาอนุพันธ์ของ เพนิซิลลิน เพื่อเพิ่มประสิทธิภาพ
เพื่อแก้ปัญหาการดื้อยา นักวิทยาศาสตร์ได้พัฒนา เพนิซิลลิน รุ่นใหม่ ๆ ที่ดัดแปลงโครงสร้าง เช่น
- Methicillin → ทนต่อเอนไซม์เบต้าแลคเตเมส
- Amoxicillin และ Ampicillin → มีประสิทธิภาพต่อแบคทีเรียแกรมลบมากขึ้น
- การผสมกับสารยับยั้งเบต้าแลคเตเมส เช่น clavulanic acid เพื่อเพิ่มฤทธิ์ต้านเชื้อดื้อยา
สิ่งนี้สะท้อนให้เห็นว่าแม้กลไกหลักของ เพนิซิลลิน จะเหมือนเดิม แต่การปรับปรุงโครงสร้างช่วยยืดอายุการใช้งานของยากลุ่มนี้
การใช้ทางการแพทย์ของ เพนิซิลลิน
แม้ว่าในปัจจุบันจะมีการพัฒนายาปฏิชีวนะอีกมากมาย แต่ เพนิซิลลิน ก็ยังถูกใช้อย่างกว้างขวาง โดยเฉพาะกับการติดเชื้อจากแบคทีเรียแกรมบวก ตัวอย่างเช่น
- การรักษาโรคคออักเสบจากเชื้อ Streptococcus
- การรักษาโรคซิฟิลิส (Treponema pallidum)
- การป้องกันไข้รูมาติก (rheumatic fever)
- การติดเชื้อผิวหนังและเนื้อเยื่ออ่อน
ผลข้างเคียงและข้อควรระวัง
แม้ เพนิซิลลิน จะมีความปลอดภัยสูง แต่ก็ยังอาจก่อให้เกิดผลข้างเคียงได้ โดยเฉพาะการแพ้ยาซึ่งถือเป็นปัญหาสำคัญ อาการแพ้มีตั้งแต่ผื่นคัน ลมพิษ ไปจนถึงภาวะรุนแรงอย่างช็อกจากภูมิแพ้ (anaphylaxis) นอกจากนี้ยังอาจเกิดอาการทางระบบทางเดินอาหาร เช่น คลื่นไส้ ท้องเสีย รวมถึงการรบกวนสมดุลของจุลินทรีย์ในลำไส้
ผู้ที่เคยมีประวัติแพ้ เพนิซิลลิน ไม่ควรใช้ยานี้อีก และควรแจ้งแพทย์ทุกครั้งเมื่อเข้ารับการรักษา
ความท้าทายในยุคปัจจุบัน: ปัญหาการดื้อยา
แม้ว่า เพนิซิลลิน จะเป็นยามหัศจรรย์ แต่การใช้ที่ไม่เหมาะสม เช่น ใช้เกินความจำเป็น ใช้ไม่ครบคอร์ส หรือใช้ในสัตว์เพื่อเร่งการเจริญเติบโต ได้ก่อให้เกิดปัญหาการดื้อยาของเชื้อแบคทีเรีย ซึ่งเป็นภัยคุกคามระดับโลก การดื้อยานี้ทำให้การรักษาโรคติดเชื้อยากขึ้นเรื่อย ๆ และบางครั้งอาจถึงขั้นไร้ยาที่ใช้ได้ผล
ดังนั้น การใช้ เพนิซิลลิน และยาปฏิชีวนะอื่น ๆ จึงต้องอยู่ภายใต้การดูแลของแพทย์เสมอ เพื่อป้องกันการดื้อยาที่อาจส่งผลกระทบต่อสุขภาพของมนุษยชาติในอนาคต
อนาคตของการใช้ เพนิซิลลิน และการพัฒนายาปฏิชีวนะ
แม้จะมีการดื้อยา แต่ เพนิซิลลินก็ยังคงเป็นพื้นฐานของการพัฒนายารุ่นใหม่ มีการดัดแปลงโครงสร้างเพื่อเพิ่มประสิทธิภาพต่อเชื้อบางชนิดและต้านทานเอนไซม์เบต้าแลคเตเมสที่แบคทีเรียสร้างขึ้นเพื่อต้านยา การพัฒนาเหล่านี้ทำให้เรายังสามารถใช้ยากลุ่มนี้ได้ต่อไป
อนาคตของ เพนิซิลลิน อาจไม่ได้อยู่แค่ในรูปแบบดั้งเดิม แต่รวมถึงการพัฒนายาที่ผสมผสานกับตัวยาอื่นเพื่อเสริมฤทธิ์กัน เช่น การรวมกับ clavulanic acid ที่ช่วยยับยั้งเบต้าแลคเตเมส เพื่อให้ยามีประสิทธิภาพต่อเชื้อที่ดื้อยา
Penicillin
ไม่เพียงแต่เป็นยาที่ช่วยชีวิตคนนับล้าน แต่ยังเป็นจุดเริ่มต้นของยุคใหม่ในวงการแพทย์ แม้ในปัจจุบันเราต้องเผชิญกับปัญหาการดื้อยา แต่ยานี้ก็ยังคงมีบทบาทสำคัญ และความรู้ที่ได้จากการค้นพบนี้ยังคงเป็นพื้นฐานของการพัฒนายาใหม่ ๆ ต่อไป การใช้ยาอย่างมีความรับผิดชอบภายใต้คำแนะนำของแพทย์คือกุญแจสำคัญที่จะทำให้ เพนิซิลลิน ยังคงมีประสิทธิภาพในการรักษาโรคติดเชื้ออีกยาวนาน แอดไลน์เพื่อปรึกษาเภสัชกรเพิ่มเติม