โรคมะเร็งตับ เป็นหนึ่งในโรคมะเร็งที่มีอัตราการเสียชีวิตสูงที่สุดในโลก โดยเฉพาะในภูมิภาคเอเชียตะวันออกเฉียงใต้รวมถึงประเทศไทย มะเร็งตับหมายถึงภาวะที่เซลล์ตับมีการเปลี่ยนแปลงจนกลายเป็นเซลล์มะเร็ง ซึ่งมีคุณสมบัติเติบโตเร็ว ลุกลาม และกระจายไปยังอวัยวะอื่นได้ มีการจำแนกโรคมะเร็งตับออกเป็นหลายประเภทตามที่มา เช่น มะเร็งตับชนิดปฐมภูมิ (Primary liver cancer) ที่เกิดจากเซลล์ตับเองโดยตรง และมะเร็งชนิดทุติยภูมิ (Secondary liver cancer) ที่เกิดจากมะเร็งของอวัยวะอื่นกระจายมาสู่ตับ ความสำคัญของ โรคมะเร็งตับ ในสาธารณสุข อัตราการเสียชีวิตสูง: มะเร็งตับติดอันดับต้น ๆ ของสาเหตุการเสียชีวิตจากมะเร็งทั่วโลก วินิจฉัยช้า: ผู้ป่วยส่วนใหญ่มักจะมาพบแพทย์เมื่อโรคอยู่ในระยะลุกลามแล้ว เกี่ยวข้องกับโรคเรื้อรังอื่น ๆ: เช่น โรคไวรัสตับอักเสบบีและซี โรคตับแข็ง และภาวะไขมันพอกตับ
กลไกการเกิดโรคมะเร็งตับ

1. ความผิดปกติของสารพันธุกรรม (Gene mutations)
เซลล์ตับปกติสามารถกลายพันธุ์ได้จากปัจจัยหลายชนิด เช่น สารพิษ ยาเชื้อไวรัส การกลายพันธุ์นี้นำไปสู่การเปลี่ยนแปลงในกลไกควบคุมการเจริญเติบโตของเซลล์ ได้แก่:
- การกลายพันธุ์ของยีน p53: ยีนที่ทำหน้าที่ควบคุมการตายของเซลล์ผิดปกติ เมื่อเสียหายจะทำให้เซลล์มะเร็งไม่ตาย
- การกระตุ้น oncogenes: เช่น ยีน β-catenin, TERT promoter ซึ่งกระตุ้นให้เซลล์ตับเติบโตอย่างไม่หยุดยั้ง
2. การอักเสบเรื้อรังของตับ
การติดเชื้อไวรัสตับอักเสบ B หรือ C ทำให้เกิดการอักเสบเรื้อรัง กระตุ้นการซ่อมแซมเซลล์ตับอย่างต่อเนื่อง จนเกิดการเปลี่ยนแปลงของเซลล์และกลายเป็นมะเร็งในที่สุด
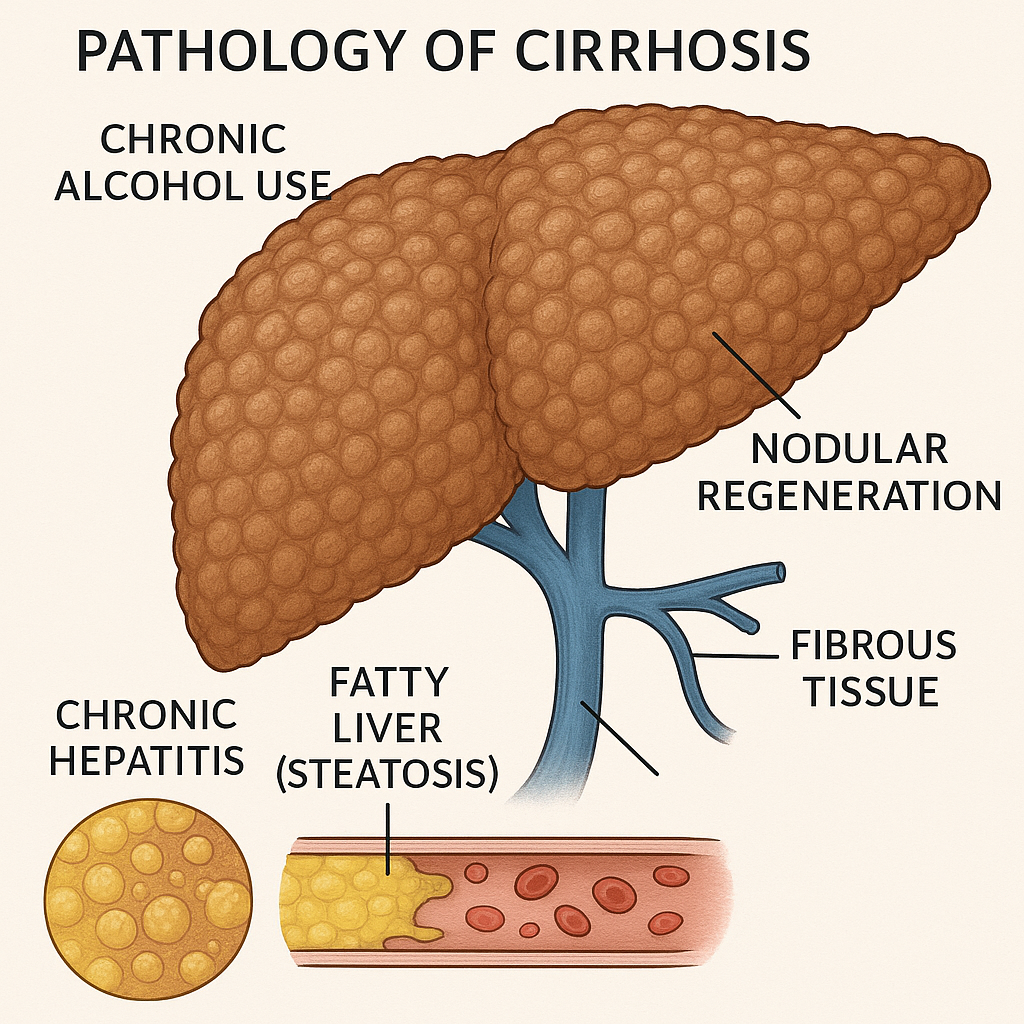
3. ภาวะตับแข็ง (Cirrhosis)
เมื่อมีการอักเสบเรื้อรังและการทำลายเซลล์ตับมากขึ้น จะนำไปสู่การเกิดพังผืดและโครงสร้างของตับเปลี่ยนไป ตับแข็งเป็นภาวะเสี่ยงต่อการเกิดมะเร็งตับอย่างมาก โดยประมาณ 80–90% ของผู้ป่วยมะเร็งตับมีภาวะตับแข็งร่วมด้วย
ประเภทของ โรคมะเร็งตับ
1. มะเร็งตับชนิดปฐมภูมิ (Primary liver cancer)
1.1 มะเร็งตับชนิดฮีปาโตเซลลูลาร์ (Hepatocellular carcinoma: HCC)
- เป็นชนิดที่พบบ่อยที่สุด (~90%)
- เกิดจากเซลล์ตับโดยตรง
- พบมากในผู้ป่วยที่มีไวรัสตับอักเสบหรือโรคตับแข็ง
1.2 มะเร็งท่อน้ำดีในตับ (Intrahepatic cholangiocarcinoma)
- เกิดจากเซลล์เยื่อบุท่อน้ำดีในตับ
- พบน้อยกว่า HCC แต่มีแนวโน้มเพิ่มขึ้นในประเทศไทย
1.3 มะเร็งผสม (Combined hepatocellular-cholangiocarcinoma)
- เป็นชนิดที่มีทั้งเซลล์ HCC และ cholangiocarcinoma
- รักษายากและมีพยากรณ์โรคที่ไม่ดี
2. มะเร็งตับชนิดทุติยภูมิ (Secondary or metastatic liver cancer)
- ไม่ได้เกิดจากเซลล์ตับโดยตรง แต่มาจากมะเร็งของอวัยวะอื่นที่กระจายมาตับ เช่น มะเร็งลำไส้ใหญ่ ปอด เต้านม
- การรักษาขึ้นอยู่กับมะเร็งต้นกำเนิด
อาการของโรคมะเร็งตับ
- อ่อนเพลีย เหนื่อยง่าย
- เบื่ออาหาร น้ำหนักลด
- เจ็บบริเวณชายโครงขวา
- ท้องโตจากน้ำในช่องท้อง (ascites)
- ตัวเหลือง ตาเหลือง
- คลำได้ก้อนที่ตับ
อาการมักไม่เฉพาะเจาะจง และผู้ป่วยหลายคนมาพบแพทย์เมื่อโรคลุกลามแล้ว
การวินิจฉัยโรคมะเร็งตับ
1. การตรวจเลือด
- AFP (Alpha-fetoprotein): สารบ่งชี้มะเร็งตับ โดยเฉพาะ HCC
- DCP (Des-gamma-carboxy prothrombin): ใช้ควบคู่ AFP เพื่อเพิ่มความแม่นยำ
2. การตรวจภาพทางรังสี
- Ultrasound (อัลตราซาวด์): ตรวจคัดกรอง
- CT Scan หรือ MRI: ใช้ยืนยันและประเมินระยะของโรค
3. การตัดชิ้นเนื้อตับ (Liver biopsy)
- ไม่จำเป็นในทุกกรณี แต่ใช้เมื่อไม่สามารถวินิจฉัยได้แน่ชัดจากภาพถ่าย
การแบ่งระยะโรคมะเร็งตับ
ระบบการแบ่งระยะที่ใช้บ่อย:
- BCLC (Barcelona Clinic Liver Cancer staging):
- ระยะ 0 (Very early stage)
- ระยะ A (Early stage)
- ระยะ B (Intermediate)
- ระยะ C (Advanced)
- ระยะ D (End stage)
แนวทางการรักษา โรคมะเร็งตับ
การรักษาขึ้นอยู่กับระยะโรค สภาพร่างกายของผู้ป่วย และสภาพตับ โดยมีหลายแนวทางร่วมกัน:
1. การผ่าตัด (Surgery)
- การตัดตับบางส่วน (Liver resection): เหมาะกับผู้ป่วยที่มีก้อนเดี่ยวและสภาพตับดี
- การปลูกถ่ายตับ (Liver transplantation): เหมาะกับผู้ป่วยที่เข้าเกณฑ์ Milan criteria
2. การทำลายเซลล์มะเร็งเฉพาะที่ (Local Ablation)
- Radiofrequency ablation (RFA)
- Microwave ablation (MWA)
ใช้ในผู้ป่วยที่ก้อนเล็ก ไม่สามารถผ่าตัดได้
3. การฉีดยาเคมีเข้าหลอดเลือดตับ (TACE)
- เหมาะกับผู้ป่วยระยะ B (Intermediate stage)
- ใช้ยาฆ่าเซลล์มะเร็งผสมกับสารอุดหลอดเลือด
4. การรักษาแบบมุ่งเป้าระบบร่างกาย (Systemic therapy)
เหมาะกับผู้ป่วยระยะ C หรือผู้ที่ไม่สามารถรับการรักษาเฉพาะที่
ยารักษาโรคมะเร็งตับ (Systemic Therapy)
1. ยาแบบมุ่งเป้า (Targeted therapy)
1.1 Sorafenib
- ยาแรกที่ได้รับการรับรอง
- กลไก: ยับยั้ง tyrosine kinase ที่เกี่ยวข้องกับการเจริญเติบโตของเซลล์มะเร็ง
- Sorafenib เป็นยาในกลุ่ม ยามุ่งเป้า (Targeted Therapy) ซึ่งออกฤทธิ์แบบ “หลายเป้าหมาย” (multikinase inhibitor) โดยใช้ในการรักษามะเร็งที่เกี่ยวข้องกับระบบหลอดเลือดและการแบ่งตัวของเซลล์ เช่น:
มะเร็งตับ (Hepatocellular carcinoma – HCC)
มะเร็งไตชนิดเซลล์ใส (Renal cell carcinoma – RCC)
มะเร็งต่อมไทรอยด์ชนิดที่แพร่กระจาย
ชื่อทางการค้า: Nexavar®
🧬 2. กลไกการออกฤทธิ์ของ Sorafenib
Sorafenib ทำงานโดย ยับยั้งไทโรซีนไคเนสหลายชนิด (multikinase inhibitor) ที่เกี่ยวข้องกับ:
2.1 การเจริญของหลอดเลือด (Anti-angiogenesis)
ยับยั้ง VEGFR (Vascular Endothelial Growth Factor Receptor)
→ ป้องกันการสร้างหลอดเลือดใหม่ที่จำเป็นต่อการเติบโตของเซลล์มะเร็ง
2.2 การแบ่งตัวของเซลล์มะเร็ง
ยับยั้ง RAF kinase (RAF-1 และ B-RAF) ใน MAPK pathway
→ หยุดสัญญาณการกระตุ้นให้เซลล์แบ่งตัว
2.3 การลุกลามของมะเร็ง
ยับยั้ง PDGFR (Platelet-Derived Growth Factor Receptor)
→ ลดการแพร่กระจายและการเติบโตของเนื้องอก
🧠 3. ข้อบ่งใช้ทางคลินิก (Indications)
ตามคำแนะนำของ NCCN และ ESMO
Sorafenib ใช้ในกรณี:
มะเร็งตับระยะลุกลาม (advanced HCC) ที่ไม่สามารถผ่าตัดหรือจี้ได้
ผู้ป่วย HCC ที่ไม่เหมาะกับการทำ TACE หรือ TARE
มะเร็งไตชนิดแพร่กระจาย
มะเร็งไทรอยด์ชนิดแอนาโพลาสติก (เฉพาะบางราย)
💊 4. วิธีใช้ยา Sorafenib
ปริมาณมาตรฐาน: 400 mg วันละ 2 ครั้ง (เช้า–เย็น)
ควรรับประทานยา ก่อนอาหาร 1 ชั่วโมง หรือหลังอาหาร 2 ชั่วโมง
ต้องใช้ภายใต้การดูแลของแพทย์ เนื่องจากมีผลข้างเคียงและต้องติดตามค่าตับ ไต และผิวหนัง
⚠️ 5. ผลข้างเคียง (Side Effects)
ผลข้างเคียงที่พบบ่อย
รายละเอียด
ผื่นคัน / ผิวหนังลอก
โดยเฉพาะ Hand–Foot Skin Reaction (HFSR)
เบื่ออาหาร / น้ำหนักลด
ส่งผลต่อคุณภาพชีวิต
ท้องเสีย
ควบคุมได้ด้วยยาร่วม
ความดันโลหิตสูง
ต้องตรวจวัดความดันสม่ำเสมอ
ความผิดปกติของตับ
ติดตามค่า AST, ALT อย่างใกล้ชิด
1.2 Lenvatinib
- กลไกคล้ายกับ Sorafenib
- แสดงประสิทธิภาพไม่ด้อยกว่ากัน
1.3 Regorafenib
- ใช้ในผู้ที่ไม่ตอบสนองต่อ Sorafenib
1.4 Cabozantinib
- ยาใหม่ ใช้ในผู้ที่ล้มเหลวจากการรักษาด้วย Sorafenib/Lenvatinib
2. ยาภูมิคุ้มกันบำบัด (Immunotherapy)
2.1 Atezolizumab + Bevacizumab
- เป็นคู่ยาที่มีผลการศึกษาดีที่สุดในระยะหลัง
- Atezolizumab: anti-PD-L1
- Bevacizumab: ยายับยั้งหลอดเลือด
- การใช้ Atezolizumab + Bevacizumab ร่วมกันถือเป็น “การรักษามาตรฐานแนวหน้า (First-line treatment)” สำหรับ มะเร็งตับชนิดเฮปาโตเซลลูลาร์ (HCC) ระยะลุกลาม ตามแนวทางจาก NCCN, EASL และ ASCO โดยมีประสิทธิภาพเหนือกว่า Sorafenib ในการยืดอายุผู้ป่วย
🧬 2. กลไกการออกฤทธิ์แบบผสมผสาน
✔️ Atezolizumab (Tecentriq®)
เป็น ยาภูมิคุ้มกันบำบัด (Immunotherapy)
กลุ่ม PD-L1 inhibitor
กลไก: ยับยั้งโปรตีน PD-L1 บนผิวเซลล์มะเร็ง
→ ฟื้นการทำงานของ T cells
→ กระตุ้นภูมิคุ้มกันของร่างกายให้โจมตีเซลล์มะเร็ง
✔️ Bevacizumab (Avastin®)
เป็น ยาต้านการสร้างหลอดเลือด (Anti-angiogenesis)
กลุ่ม Monoclonal antibody ต่อ VEGF-A
กลไก: จับกับ VEGF-A → ป้องกันไม่ให้กระตุ้น VEGFR
→ ยับยั้งการสร้างเส้นเลือดใหม่ที่หล่อเลี้ยงมะเร็ง
→ ช่วยลดความดันในหลอดเลือดพอร์ทัลด้วย
📌 ผลเสริมฤทธิ์กัน (Synergistic effect):
Bevacizumab ลดการกดภูมิคุ้มกันในสภาพแวดล้อมของมะเร็ง
เพิ่มประสิทธิภาพของ Atezolizumab ให้ T-cells ทำงานได้ดียิ่งขึ้น
📈 3. ข้อมูลการศึกษาคลินิก (IMbrave150 Trial)
งานวิจัยชื่อ IMbrave150 (2020) แสดงว่า:
การรักษา
อายุรอดชีวิตเฉลี่ย (Median OS)
อัตราควบคุมโรค (DCR)
Atezolizumab + Bevacizumab
19.2 เดือน
สูงกว่า 73%
Sorafenib
13.4 เดือน
ประมาณ 54%
➡️ ผลลัพธ์: ยืดชีวิตนานขึ้น มีอัตราการตอบสนองดีกว่า และคุณภาพชีวิตสูงกว่า
💊 4. การใช้ยา
Atezolizumab: 1200 mg IV ทุก 3 สัปดาห์
Bevacizumab: 15 mg/kg IV ทุก 3 สัปดาห์
ใช้ร่วมกันจนกว่ามีอาการลุกลามหรือผลข้างเคียงรุนแรง
ให้ในโรงพยาบาล/สถานพยาบาลภายใต้การควบคุมของแพทย์
⚠️ 5. ผลข้างเคียงที่ต้องเฝ้าระวัง
Atezolizumab (Immunotherapy):
ภูมิคุ้มกันทำร้ายร่างกายตนเอง (immune-related adverse events)
ตับอักเสบ
ปอดอักเสบ
ต่อมไร้ท่อผิดปกติ (ไทรอยด์, ต่อมหมวกไต)
Bevacizumab (Anti-VEGF):
ความดันโลหิตสูง
เลือดออกง่าย, โดยเฉพาะในผู้ที่มีเส้นเลือดโป่งพอง (ควรส่องกล้องก่อนเริ่มยา)
โปรตีนรั่วในปัสสาวะ (proteinuria)
แผลหายช้า
📌 6. ข้อควรระวัง / คัดกรองก่อนเริ่มยา
ส่องกล้องทางเดินอาหาร (gastroscopy) เพื่อประเมินเส้นเลือดโป่งพองก่อนใช้ Bevacizumab
ตรวจการทำงานของตับ ไต ต่อมไทรอยด์ และภูมิคุ้มกัน
หญิงตั้งครรภ์ / ให้นมบุตร: ห้ามใช้
🧠 7. ตำแหน่งในแนวทางการรักษา
ตามแนวทาง NCCN 2024 / EASL / ASCO
🔹 ใช้เป็น ยาหลักในแนวหน้า (First-line) สำหรับผู้ป่วย HCC ระยะลุกลามที่มี ECOG 0–1
🔹 ถ้าใช้ไม่ได้ → ใช้ Lenvatinib หรือ Sorafenib แทน
🔹 ถ้าใช้แล้วไม่ได้ผล → พิจารณา Regorafenib, Cabozantinib หรือ Immunotherapy ตัวอื่น
✅ สรุป: จุดเด่นของ Atezolizumab + Bevacizumab
จุดเด่น
รายละเอียด
กลไกเสริมกัน
ยับยั้งทั้งภูมิคุ้มกันมะเร็ง + การเจริญของหลอดเลือด
ประสิทธิภาพสูง
ยืดชีวิตผู้ป่วยได้ดีกว่า Sorafenib
การใช้เป็นมาตรฐานใหม่
ถูกแนะนำในแนวทางหลายประเทศ
ต้องติดตามผลใกล้ชิด
มีผลข้างเคียงทางภูมิคุ้มกันและหลอดเลือด
2.2 Durvalumab + Tremelimumab
- คู่ยากลุ่มใหม่ ใช้แทน Sorafenib ได้ในบางกรณี
การติดตามผลและการป้องกันการกลับมาเป็นซ้ำ
- ตรวจ AFP ทุก 3–6 เดือน
- ตรวจ CT/MRI ตามความเหมาะสม
- ป้องกันโดยรักษาโรคตับเรื้อรังตั้งแต่ระยะเริ่มต้น เช่น
- วัคซีนป้องกันไวรัสตับอักเสบบี: มีประสิทธิภาพสูง
- การตรวจหาไวรัสตับอักเสบซีและให้ยารักษาไวรัส
- หลีกเลี่ยงแอลกอฮอล์ และ ควบคุมน้ำหนัก เพื่อป้องกันไขมันพอกตับ
- คัดกรองเป็นประจำในกลุ่มเสี่ยงสูง
🔶 แนวทางการรักษาโรคมะเร็งตับ ตาม BCLC Staging System
ระบบ BCLC จะแบ่งระยะของมะเร็งตับออกเป็น 5 ระยะ โดยใช้ 3 ปัจจัยหลัก:
- ขนาดและจำนวนของก้อนมะเร็ง
- การทำงานของตับ (Child-Pugh Score)
- สมรรถภาพร่างกาย (Performance Status หรือ ECOG)
🔸 มะเร็งตับระยะ0 (Very Early)
- ลักษณะ: ก้อนเดียว ขนาด ≤ 2 ซม., ตับยังทำงานดี (Child-Pugh A), ไม่มีอาการ
- รักษาแนะนำ:
- การผ่าตัดตับบางส่วน (Resection)
- การจี้ด้วยคลื่นความถี่สูง (RFA) หากผ่าตัดไม่ได้
- ปลูกถ่ายตับ (ในกรณีที่มีตับแข็ง)
🔸 มะเร็งตับระยะA (Early)
- ลักษณะ: ก้อนเดียว ≤ 5 ซม. หรือหลายก้อนไม่เกิน 3 ก้อนและแต่ละก้อน ≤ 3 ซม.
- รักษาแนะนำ:
- การผ่าตัดตับ (ถ้าสภาพตับและร่างกายผู้ป่วยดี)
- การปลูกถ่ายตับ (เข้าเกณฑ์ Milan criteria)
- RFA หรือ MWA หากผ่าตัดไม่ได้
💡 เกณฑ์ Milan criteria
→ ก้อนเดี่ยว ≤ 5 ซม. หรือ ≤ 3 ก้อน ขนาด ≤ 3 ซม. และไม่มีการลุกลามหรือหลอดเลือดดำใหญ่
🔸 มะเร็งตับระยะ B (Intermediate)
- ลักษณะ: มีก้อนหลายก้อน ไม่เข้าเกณฑ์ Milan, ตับยังพอทำงานได้ (Child-Pugh A–B), ไม่มีการลุกลาม
- รักษาแนะนำ:
- TACE (Transarterial Chemoembolization)
- อาจพิจารณาเปลี่ยนไปใช้ การรักษาระบบร่างกาย (Systemic therapy) หากไม่ตอบสนองต่อ TACE
🔸 มะเร็งตับระยะ C (Advanced)
- ลักษณะ: มีการลุกลามของมะเร็งเข้าสู่หลอดเลือดดำ, ต่อมน้ำเหลือง, หรือกระจายไกล (metastasis), หรือสมรรถภาพร่างกาย ECOG 1–2
- รักษาแนะนำ:
- Systemic therapy เช่น
- Atezolizumab + Bevacizumab
- Durvalumab + Tremelimumab
- Sorafenib / Lenvatinib
- ยาในกลุ่ม TKI อื่น ๆ (ถ้าล้มเหลวจากตัวแรก)
- Systemic therapy เช่น
🔸 มะเร็งตับระยะ D (Terminal)
- ลักษณะ: สมรรถภาพร่างกายแย่ (ECOG ≥ 3), ภาวะตับวาย,
ตับไม่สามารถทำงานได้ (Child-Pugh C) - รักษาแนะนำ:
- การดูแลแบบประคับประคอง (Palliative care)
- เน้นคุณภาพชีวิต เช่น การบรรเทาอาการ ปรับอาหาร ไม่ทำให้ผู้ป่วยทรมาน
🧭 สรุปการเลือกการรักษาตาม BCLC (แผนภาพสรุป)
| ระยะ | ลักษณะ | แนวทางรักษา |
|---|---|---|
| BCLC 0 | ก้อนเดียว ≤ 2 ซม., ตับดี | Resection / RFA / ปลูกถ่าย |
| BCLC A | 1–3 ก้อนเล็ก, ตับดี | ผ่าตัด / RFA / ปลูกถ่าย |
| BCLC B | หลายก้อน, ไม่มีลุกลาม | TACE |
| BCLC C | ลุกลาม/กระจาย/หลอดเลือด | ยา systemic (Atezo+Beva, Sorafenib, ฯลฯ) |
| BCLC D | ตับวาย / สมรรถภาพแย่ | ประคับประคองเท่านั้น |
หากมีความสงสัยเกี่ยวกับอาการที่เป็นอยู่ สามารถปรึกษาเภสัชกรได้โดยตรง โดยแอดไลน์ @733khpqc หรือ Scan QR CODE ด้านล่างได้เลยค่ะ