โรคหลอดเลือดสมอง หรือ Stroke เป็นภาวะฉุกเฉินที่ต้องได้รับการวินิจฉัยและรักษาอย่างรวดเร็ว เพราะหากสมองขาดเลือดไปเพียงไม่กี่นาที เซลล์สมองจำนวนมหาศาลจะเริ่มตายลงอย่างถาวร นั่นจึงเป็นเหตุผลที่ว่า “เวลา = สมอง” (Time is Brain) เพราะยิ่งให้การรักษาเร็วเท่าไร โอกาสรอดและฟื้นฟูก็ยิ่งดีเท่านั้น หนึ่งในปัจจัยสำคัญที่ช่วยลดความเสียหายของสมองและช่วยชีวิตผู้ป่วยได้อย่างมีประสิทธิภาพคือ “ยารักษา Stroke” ซึ่งในปัจจุบันมีทั้งยาละลายลิ่มเลือด ยาต้านเกล็ดเลือด ยาลดไขมันในเลือด รวมถึงยาที่ป้องกันการเกิด Stroke ซ้ำในระยะยาว “ยารักษา Stroke” ไม่ได้มีเพียงแค่ชนิดเดียว เพราะ Stroke แบ่งออกเป็นหลายประเภท เช่น Stroke จากการอุดตันของหลอดเลือดสมอง (Ischemic stroke) และ Stroke จากการแตกของหลอดเลือดสมอง (Hemorrhagic stroke) ซึ่งแต่ละชนิดต้องการวิธีการรักษาและยาที่แตกต่างกันโดยสิ้นเชิง นอกจากนี้ ยังต้องพิจารณาจากปัจจัยอื่นๆ ของผู้ป่วย เช่น อายุ โรคประจำตัว ภาวะแทรกซ้อน และระยะเวลาที่เริ่มมีอาการ
ในบทความนี้ เราจะมาเจาะลึกเกี่ยวกับ “ยารักษา Stroke” อย่างละเอียด ตั้งแต่กลไกการทำงานของยา ข้อบ่งใช้ ผลข้างเคียง ไปจนถึงแนวทางการใช้ยาจากสมาคมโรคหลอดเลือดสมองระดับโลก เช่น AHA/ASA, ESO และแนวทางจากโรงพยาบาลในประเทศไทย เพื่อให้ประชาชนทั่วไป แพทย์ พยาบาล และผู้ดูแลผู้ป่วย สามารถเข้าใจและนำไปใช้ในการดูแลรักษาได้อย่างเหมาะสมและปลอดภัย
ความสำคัญของยารักษา Stroke
ยารักษา Stroke มีบทบาทสำคัญทั้งในช่วงภาวะเฉียบพลัน (acute phase) และในระยะยาวเพื่อป้องกันการเกิดซ้ำ (secondary prevention) ยาที่ถูกเลือกใช้ต้องอาศัยข้อมูลจากการวินิจฉัยอย่างถูกต้อง รวมถึงพิจารณาจากชนิดของ Stroke และภาวะอื่นๆ ของผู้ป่วย
ยารักษา Stroke ในระยะเฉียบพลัน
1.ยาละลายลิ่มเลือด (Thrombolytic agents)
- Tissue Plasminogen Activator (tPA) เช่น alteplase (Actilyse)
- เป็นยาที่ใช้ฉีดเข้าเส้นเลือดในผู้ป่วย Ischemic Stroke ที่มาโรงพยาบาลภายใน 4.5 ชั่วโมงนับจากเริ่มมีอาการ
- ช่วยสลายลิ่มเลือดที่อุดตันหลอดเลือดสมอง ฟื้นฟูการไหลเวียนของเลือด
- มีข้อห้ามใช้ในผู้ที่มีความเสี่ยงเลือดออก เช่น ผู้ที่มีภาวะเลือดออกในสมอง
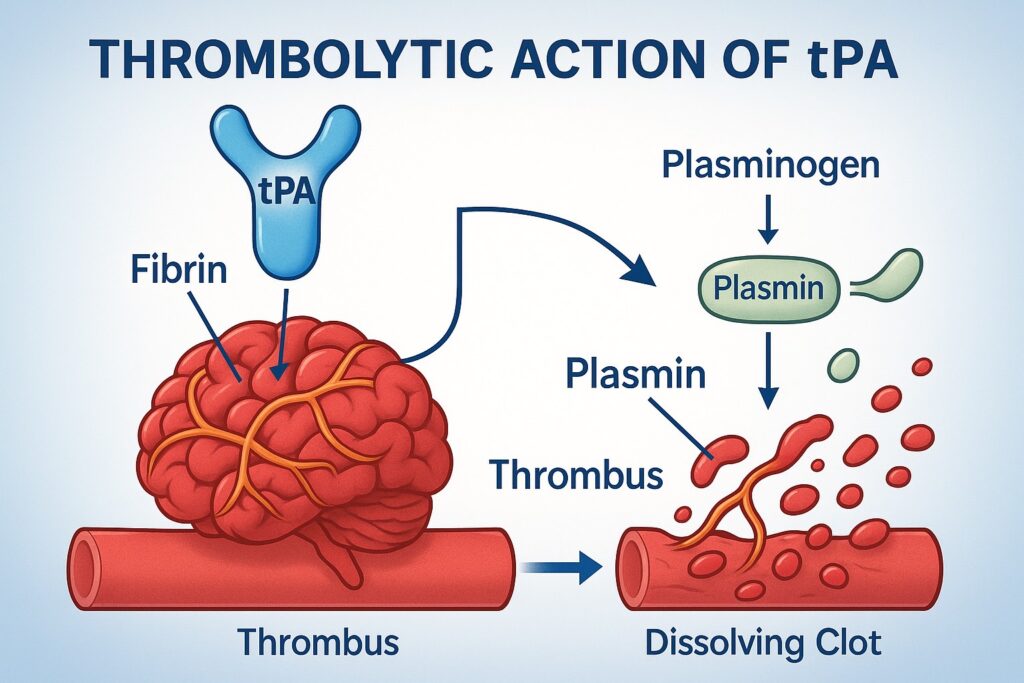
กลไกการออกฤทธิ์ของยาละลายลิ่มเลือด
ยากลุ่ม Thrombolytic agents ทำงานโดยกระตุ้นกระบวนการละลายลิ่มเลือดที่มีอยู่แล้วในร่างกาย โดยเฉพาะ tPA (tissue plasminogen activator) มีบทบาทสำคัญในการเปลี่ยนสารที่เรียกว่า plasminogen ซึ่งอยู่ในลิ่มเลือด ให้กลายเป็น plasmin ซึ่งเป็นเอนไซม์ที่สามารถย่อยสลายโปรตีน fibrin ซึ่งเป็นโครงสร้างหลักของลิ่มเลือดได้โดยตรง
กระบวนการทำงานสามารถสรุปได้ดังนี้:
- tPA จับกับ fibrin ที่อยู่ในลิ่มเลือด
- กระตุ้นการเปลี่ยน plasminogen → plasmin
- Plasmin ย่อยสลาย fibrin ทำให้ลิ่มเลือดสลายตัว
- เมื่อหลอดเลือดเปิด การไหลเวียนของเลือดจะกลับมาสู่สมองได้อีกครั้ง
การเลือกใช้ tPA ต้องพิจารณาระยะเวลาอย่างเข้มงวด และมีการประเมินความเสี่ยงของผู้ป่วยอย่างละเอียด เนื่องจากอาจทำให้เกิดภาวะแทรกซ้อนรุนแรง เช่น เลือดออกในสมอง
2.ยาต้านเกล็ดเลือด (Antiplatelet agents)
- Aspirin
- ให้ภายใน 24-48 ชั่วโมงแรกหลังเกิดอาการ (ในกรณีที่ไม่ใช้ tPA)
- ช่วยป้องกันการก่อตัวของลิ่มเลือดใหม่
- Clopidogrel หรือยาตัวอื่นในกลุ่ม thienopyridine
- อาจใช้ร่วมกับ Aspirin ในระยะสั้นในบางกรณีที่เสี่ยงสูง เช่น minor stroke หรือ TIA (Transient Ischemic Attack)
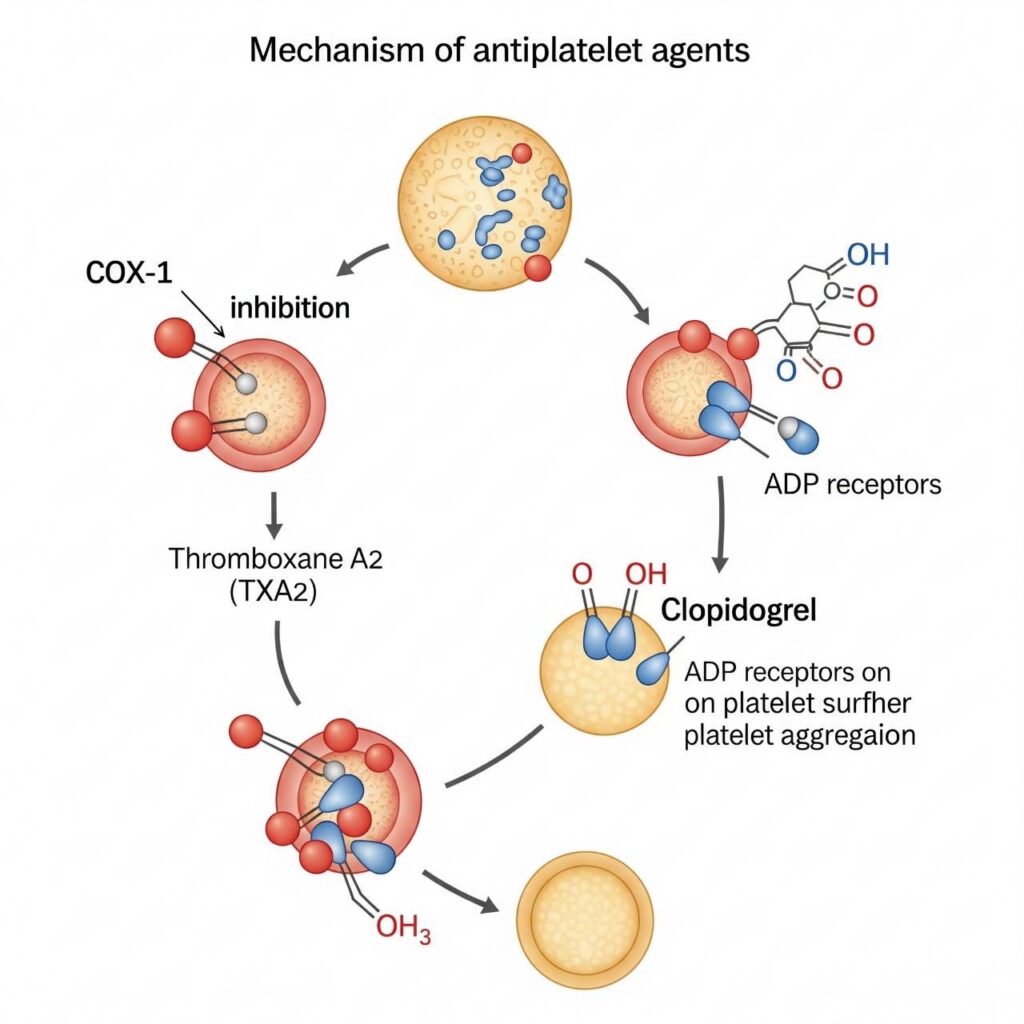
กลไกการออกฤทธิ์ของยาต้านเกล็ดเลือด
ยากลุ่มนี้ออกฤทธิ์โดยการยับยั้งการทำงานของเกล็ดเลือด ซึ่งเป็นส่วนประกอบสำคัญของกระบวนการเกิดลิ่มเลือดในหลอดเลือดแดง โดยเฉพาะในกรณีของ Ischemic Stroke ที่ลิ่มเลือดมักเกิดจากการสะสมของไขมันและการกระตุ้นเกล็ดเลือดที่ผิดปกติ ยาต้านเกล็ดเลือดจึงช่วยลดความเสี่ยงของการเกิดลิ่มเลือดซ้ำ
- Aspirin ออกฤทธิ์โดยการยับยั้งเอนไซม์ cyclooxygenase (COX-1) ซึ่งจำเป็นต่อการสร้าง thromboxane A2 (TXA2) ที่ทำให้เกล็ดเลือดจับตัวกัน
- Clopidogrel เป็นยาที่ยับยั้งตัวรับ ADP (P2Y12 receptor) บนผิวเกล็ดเลือด ทำให้เกล็ดเลือดไม่สามารถจับกลุ่มกันได้อย่างมีประสิทธิภาพ
การใช้ยาต้านเกล็ดเลือดอย่างเหมาะสมจึงสามารถลดโอกาสเกิดลิ่มเลือดใหม่ และช่วยป้องกันการเกิดภาวะ Stroke ซ้ำ โดยเฉพาะในกลุ่มที่มีความเสี่ยงสูง – อาจใช้ร่วมกับ Aspirin ในระยะสั้นในบางกรณีที่เสี่ยงสูง เช่น minor stroke หรือ TIA (Transient Ischemic Attack)
3.ยาลดความดันโลหิต
- ช่วยลดความเสี่ยงของภาวะแทรกซ้อน เช่น เลือดออกในสมองซ้ำ
- ต้องควบคุมให้อยู่ในระดับเหมาะสม ไม่ลดความดันลงเร็วเกินไป
4.ยาลดน้ำตาลและจัดการภาวะแทรกซ้อนอื่น
- ควบคุมระดับน้ำตาลในเลือด
- ดูแลการหายใจ, การกลืน, และความดันในกะโหลก
ยารักษา Stroke สำหรับการป้องกันซ้ำ
1.ยาต้านเกล็ดเลือดระยะยาว
- Aspirin 75–100 mg/day
- Clopidogrel 75 mg/day
- Aspirin + Dipyridamole (AGGRENOX)
- การเลือกใช้ขึ้นกับปัจจัยเสี่ยงร่วม เช่น โรคหัวใจ ประวัติเลือดออกในทางเดินอาหาร
2.ยาต้านการแข็งตัวของเลือด (Anticoagulants)
- ใช้ในผู้ป่วยที่มี ภาวะหัวใจเต้นผิดจังหวะ (Atrial Fibrillation)
- ยาที่ใช้ ได้แก่
- Warfarin
- DOACs: Apixaban, Rivaroxaban, Dabigatran, Edoxaban
- ต้องประเมินคะแนนความเสี่ยง เช่น CHA2DS2-VASc, HAS-BLED
3.ยาลดไขมันในเลือด (Statins)
- เช่น Atorvastatin, Rosuvastatin
- ลดความเสี่ยงของการเกิด Stroke ซ้ำ โดยลดระดับ LDL และมีฤทธิ์ลดการอักเสบของหลอดเลือด
4.ยาควบคุมความดันโลหิต
- ACE inhibitors, ARBs, Calcium channel blockers
- ช่วยลดภาระของหลอดเลือดและป้องกันการเกิด Stroke ใหม่
เปรียบเทียบยารักษา Stroke แบบต่างๆ
| ประเภทของยา | ตัวอย่างยา | ใช้เมื่อใด | จุดเด่น | ข้อควรระวัง |
|---|---|---|---|---|
| Thrombolytics | tPA (alteplase) | ภายใน 4.5 ชม.แรก | ฟื้นฟูสมองรวดเร็ว | ห้ามใช้ถ้ามีเลือดออกในสมอง |
| Antiplatelets | Aspirin, Clopidogrel | หลังเกิด Ischemic stroke | ป้องกันลิ่มเลือดซ้ำ | เสี่ยงเลือดออกทางเดินอาหาร |
| Anticoagulants | Warfarin, Apixaban | ใน AF | ป้องกันลิ่มเลือดจากหัวใจ | ต้องติดตาม INR หรือการทำงานของไต |
| Statins | Atorvastatin | ทุกกลุ่มเสี่ยง | ลดไขมัน+ลดอักเสบ | อาจมีผลข้างเคียงกล้ามเนื้อ |
ผลข้างเคียงของยารักษา Stroke
- เลือดออกในสมอง – พบได้ในผู้ที่ใช้ยาละลายลิ่มเลือด หรือมีแผลในสมองเดิม
- เลือดออกในทางเดินอาหาร – จาก Aspirin, Clopidogrel
- ปวดกล้ามเนื้อ/ตับอักเสบ – จาก Statins
- เลือดออกผิดปกติ เช่น เลือดกำเดาออกง่าย – จาก DOACs
- ภาวะแทรกซ้อนจาก Warfarin เช่น ภาวะเลือดออก, INR สูงเกินควบคุม
แนวทางจากสมาคมแพทย์
- American Heart Association (AHA/ASA) แนะนำให้ใช้ tPA ภายใน 4.5 ชั่วโมงสำหรับ Ischemic stroke ที่ไม่มีข้อห้าม
- แนะนำ aspirin ภายใน 24-48 ชั่วโมงแรก หากไม่ได้รับ tPA
- European Stroke Organisation (ESO) แนะนำ dual antiplatelet 21 วันแรกใน minor stroke
- แนวทางของ ประเทศไทย: สอดคล้องกับแนวทางสากล โดยมีการใช้ “Stroke Fast Track” เพื่อเร่งกระบวนการให้ยาอย่างมีประสิทธิภาพ
ยารักษา Stroke กับผู้ป่วยเฉพาะกลุ่ม
- ผู้สูงอายุ: ต้องระวังการให้ยาเกินขนาด และผลข้างเคียง
- ผู้หญิงตั้งครรภ์: หลีกเลี่ยงยาในกลุ่มที่ส่งผลต่อทารก เช่น Warfarin
- ผู้ป่วยไตเสื่อม: ต้องปรับขนาดยา DOACs และ Statins
- ผู้ที่มีประวัติเลือดออก: ควรหลีกเลี่ยงยา anticoagulants หรือใช้ด้วยความระมัดระวัง
คำแนะนำสำหรับประชาชนทั่วไป
- หากมีอาการ FAST (F – หน้าเบี้ยว, A – แขนขาอ่อนแรง, S – พูดไม่ชัด, T – เวลาเร่งด่วน) ควรรีบไปโรงพยาบาลทันที
- ไม่ควรซื้อยารักษา Stroke กินเอง เพราะการให้ยาในระยะแรกต้องประเมินโดยแพทย์เท่านั้น
- ผู้ที่เคยเป็น Stroke ควรพบแพทย์สม่ำเสมอ ไม่หยุดยาเอง
- ปรับพฤติกรรมสุขภาพร่วมด้วย เช่น ควบคุมน้ำตาล ความดัน เลิกบุหรี่ ออกกำลังกาย
สรุปเกี่ยวกับยารักษา Stroke
ยารักษา Stroke มีความหลากหลายและซับซ้อน การเลือกใช้ขึ้นกับชนิดของ Stroke ช่วงเวลา ภาวะร่วม และลักษณะผู้ป่วย โดยยาหลักประกอบด้วยยาละลายลิ่มเลือด ยาต้านเกล็ดเลือด ยาต้านการแข็งตัวของเลือด ยาลดไขมัน และยาควบคุมความดัน การใช้ยาเหล่านี้อย่างถูกต้องตามแนวทางเวชปฏิบัติสามารถช่วยชีวิตผู้ป่วย ฟื้นฟูสมอง และลดโอกาสเกิด Stroke ซ้ำในอนาคตได้อย่างมีประสิทธิภาพ
หากมีความสงสัยเกี่ยวกับอาการที่เป็นอยู่ สามารถปรึกษาเภสัชกรได้โดยตรง โดยแอดไลน์ @733khpqc หรือ Scan QR CODE ด้านล่างได้เลยค่ะ